מאת:ד"ר יוהנה גייגר, ארגונומית ארצית, המוסד לבטיחות ולגיהות
תאריך:26/04/2017
לכבוד יום האחות הבינלאומי, שחל ב-12.5.17, נבחן את האמצעים הזמינים לאחיות ולצוות הסיעוד בהתמודדותם עם קבוצת חולים גדלה והולכת – חולים בעלי השמנת יתר.
עובדי סיעוד – עובדים בסיכון
אחיות, עובדי כוח עזר ויתר חברי צוות הסיעוד במוסדות רפואיים נקראים בעבודתם לטפל בחולים מכל המידות ובכל הממדים. עבודתם כרוכה במאמצים גופניים כדי לסייע למטופלים בפעולות כגון:
- מעבר מהמיטה לכיסא ולהפך או מהכיסא לשירותים
- ניוד ממקום למקום בהליכה או באמצעות כיסא גלגלים, מיטה או אלונקה
- התלבשות או תפקודי יום-יום אחרים
מטלות רבות נוספות קשורות בהעברת ציוד, עגלות או רהיטי מחלקה. סך המשקל המועבר, המורם או המשונע על ידי אחות במשמרת ממוצעת נאמד בכ-1.8 טונות.
עקב עבודתם המאומצת נמצאים אחיות ועובדי כוח עזר סיעודי בין קבוצות הסיכון הגבוה ביותר לפגיעות שריר ושלד בעבודה, ובפרט לפגיעות גב. בסקר שנערך על ידי ארגון האחיות האמריקני, יותר ממחצית האחיות (56%) דיווחו כי סבלו מכאב שלד-שריר המוחרף על ידי עבודתן. 80% ציינו כי עובדות על אף הכאב .
נתוני הלשכה האמריקנית לסטטיסטיקה תעסוקתית מצביעים על שיעורים גבוהים של פגיעות הקשורות למאמץ יתר ולמנחי גוף קיצוניים: היארעות של כ-205 מקרים לכל 10,000 עובדים, או שיעור של פי חמישה, לעומת השיעור בכלל אוכלוסיית העובדים (35.6).
היארעות פגיעות שריר ושלד בעבודה, בתעשיות הפרטיות, ארה"ב, 2015-2013
בריאטריה: סוגיה גדלה והולכת
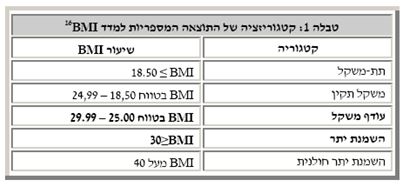
לאחרונה מתמודדים עובדי כוח עזר ואחיות עם בעיה חדשה: בעיית הבריאטריה, או הטיפול בחולים בעלי השמנת יתר או השמנת יתר קיצונית. בארץ וברחבי העולם גובר והולך שיעור האנשים בעלי משקל יתר. אינדקס מסת הגוף, או BMI, מספק מדד ליחס בין משקל הגוף לבין גובה, ומחושב על ידי חלוקת המשקל (בק"ג) לגובה (במטר) בריבוע. עודף משקל מוגדר כ-BMI שמעל 25. השמנת יתר מוגדרת כ-BMI של 30 או יותר; השמנת יתר חולנית, או מורבידית, מוגדרת כמצב של BMI מעל 40. (ראו טבלה).
מדד ה-BMI
ארגון הבריאות העולמי, מתוך דוח מרכז המחקר והמידע של הכנסת, 2009
בארץ ובעולם התופעה מתרחבת והולכת. שיעורי השמנת יתר והשמנת יתר חולנית בעולם בשנת 2009 היו כמעט כפולים מהשיעורים בשנת 1980. בסקר שפורסם על ידי משרד הבריאות בשנת 2014, נמצא כי כמעט 66% מן האוכלוסייה בישראל הם בעלי עודף משקל או השמנת יתר.
בעלי השמנת יתר והשמנת יתר חולנית סובלים מריבוי מחלות נלוות, כגון מחלות לב, סוכרת, יתר לחץ דם, מחלות ריאה ומחלות פרקים, והפרעות שינה. מחלות אלו עלולות להביא לאשפוזים חוזרים במחלקות השונות. יתר על כן, אחד הטיפולים המקובלים להשמנת יתר הוא ניתוח בריאטרי להפחתת המשקל. בארץ מבוצעים יותר מ-9,000 ניתוחים כאלה בכל שנה.
הטיפול בחולים אלה מציב אתגר מיוחד עבור צוות הסיעוד. משקלם הגדול עלול להקשות על התפקוד היום-יומי, כגון הליכה, מעבר בין מיטה לכיסא, התלבשות או רחצה, פעולות שבהן יזדקקו לעזרת הצוות המטפל. הסיוע בביצוע פעולות אלו עלול להפעיל עומסים כבדים מאוד על הצוות, גם כאשר לא מדובר בהרמת המטופל או בהזזתו ממקום למקום. לדוגמה, הרמת רגל של מטופל לצורך טיפול או לצורך גריבת גרב, היא מטלה שכיחה. כדי למנוע הפעלת כוחות שמעל 3,400 ניוטון על עמוד השדרה, המשקל המרבי המומלץ להרמה בטוחה בתנאי בית חולים הוא כ-16 ק"ג. משקל הרגל מהווה כ-16% ממשקל הגוף, לכן, משקלה של רגל של חולה בן 160 ק"ג הוא כ-26 ק"ג – מעבר למשקל המומלץ.
בהרמת מטופל לצורך העברתו ממקום למקום ללא שימוש בציוד עזר מופעלים כוחות דחיסה וגזירה גבוהים על עמוד השדרה של המטפל. נמצא כי הרמה בשניים יכולה להפחית במעט את כוחות הדחיסה על חוליות עמוד השדרה, אך עלולה להגביר את כוחות הגזירה המופעלים.
מניעת פגיעות שלד-שריר בקרב מטפלים
חשיפתם של אחיות וכוח עזר בריאטריים לפעולות בעלות סיכון רב גבוהה במיוחד: לא רק משקלם הגבוה מקשה על הצוות. חולים בריאטריים זקוקים למספר רב במיוחד של פעולות הזזה ושינויי תנוחה עקב הסיכון הגבוה לפגיעות נשימתיות, עוריות או פרקיות בשכיבה ממושכת.
פרט להרמת משקלם הגדול, הטיפול במטופלים הבריאטריים כרוך בגורמי סיכון לצוות, כגון עבודה במנחי גוף קיצוניים, חוזרנות גבוהה או הפעלת כוח רחוק מן הגוף. לדוגמה, פעולות כגון הלבשת מטופל בריאטרי במיטה או מדידת לחץ דם באמצעות שרוול עלולות להביא את המטפל למנחי גוף קיצוניים של הושטת הידיים מעל גופו של המטופל.
צוות משימה של הארגון האמריקני של אחיות בריאטריות הפיץ בשנת 2008 המלצות לשיטות נכונות (Best practices) לטיפול בחולים בריאטריים. המלצות אלו כוללות הכנת תכנית מקיפה לטיפול בריאטרי, כולל בחינת התאמת מבנה המוסד, מרווחי המעברים בין המחלקות וגודל החדרים, כדי לתכנן מרחב שיתאים למטופל הבריאטרי. כמו כן, מומלצת מעורבות של צוות רב-מקצועי בהערכה ובטיפול, ובהכשרת הצוות.
במחקר מעמיק שנערך באנגליה עבור המינהל לבריאות ולבטיחות (HSE) זוהו חמישה תחומים חיוניים בהבטחת טיפול נאות ובטוח בחולים בריאטריים: אפיוני החולה, לרבות גודלו וצורתו; עיצוב המבנה הפיזי ומרווחי הפעילות; ציוד וריהוט; תקשורת בין-מקצועית (לדוגמה, בין מחלקות החירום והאשפוז; או בין פרמדיקים לבין צוות בית החולים); וסוגיות של ארגון ושל כוח אדם.
זמינותו של ציוד מתאים למטופלים בריאטריים היא מרכיב חשוב בתכנית ארגונומית. התקנת ציוד עזר נאות להעברת מטופלים בריאטריים היא תנאי הכרחי להחלת מדיניות "העברות בטוחות".
חשוב לציין כי על פי ראיות מחקריות, הדרכה ב"הרמה נכונה" בהעברת מטופלים אינה אמצעי יעיל ואינה מפחיתה פגיעות של עובדים.
סביבה וציוד
מוסד רפואי חייב להצטייד בציוד שיתאים לצורכיהם של מטופלים בריאטריים. להלן דוגמאות של ציוד המאפשר טיפול בטוח עבור צוות המטפל.
העברת מטופל או הזזתו היא בין האתגרים המשמעותיים ביותר בטיפול בחולה הבריאטרי. העברת חולה בריאטרי באמצעות ציוד סטנדרטי עלולה להביא לשבירת הציוד ולסיכון המטופל. שימוש בציוד המיועד לממדיה של אוכלוסייה זו עשוי להגן על צוות המטפלים וגם להעניק למטופלים תחושת ביטחון ובטיחות.
ציוד מיוחד להעברת מטופלים בריאטריים כולל אלונקות וכיסאות גלגלים רחבים ומחוזקים, המותאמים למשקל של עד 200 ק"ג ואף עד 1,100 ק"ג. מיטות בריאטריות, המצוידות במנוע עזר, מפחיתות את הכוח הנדרש לדחיפה ולתמרון בתוך בית החולים.
לעתים, המגבלה בשימוש בציוד סטנדרטי אינה משקלו של החולה, אלא רוחבו של הציוד, אשר אינו מאפשר מעבר של האלונקה לאמבולנס או של המיטה במסדרונות בית החולים. מיטה בריאטרית עם בסיס מתכוונן לרוחב ניתנת להצרה בעת המעבר דרך דלתות.
העברת מטופל בריאטרי באמצעות מנוף קרן, מנוף עילי או מנוף הקמה עשויה להפחית את העומס על גב המטפל בכשני שלישים ביחס להעברה ידנית, ובפרט את עומס הדחיסה. עם זאת, בשימוש במנופי קרן מופעלים כוחות גזירה גבוהים, בפרט בעת סיבובים או תמרונים. לכן, יש עדיפות לשימוש במנופי תקרה כשזה מתאפשר. השימוש במנופים אלה יכול לסייע גם בשינויי התנוחה בתוך המיטה ובהכנת המטופל למעבר.
השימוש במנופים מחייב שימוש במנשאים מתאימים, כולל מנשאים מיוחדים, כגון מנשאי רשת לרחצה או מנשאים מיוחדים לתמיכת הרגליים.
ציוד נוסף שעשוי להקל את הטיפול במיטה כולל סדיניות החלקה וסדיניות אוויר. סדיניית החלקה עשויה בד דק וחלק מושחלת מתחת למטופל, כדי לאפשר תנועתיות קלה בתוך המיטה. בסדיניית אוויר תיבות אוויר נפרדות, הניתנות לניפוח דיפרנציאלי, כדי ליצור שיפוע קל שמסייע במעבר בין המיטה לאלונקה.
בתכנון מרחבי הטיפול בבתי חולים יש לוודא כי חדרי הטיפול או האשפוז יאפשרו לא רק את כניסת הציוד הבריאטרי, אלא את התמרונים הדרושים להזזתו ולהצבתו. נוסף על כך, יש ליצור מרחב מספיק סביב המיטה כדי לאפשר לצוות גישה ללא צורך במנחים מאולצים, כגון כיפוף, פיתול או הושטת הידיים.
מדיניות "העברה בטוחה" בבריאטריה
ציוד מתאים וסביבה מתאימה מהווים תשתית למדיניות הבטיחות של מוסד שמטפל בחולים בריאטריים.
החלת מדיניות ברורה לטיפול בטוח בחולים בריאטריים חיונית לשמירה על בטיחותם של חברי הצוות. מדיניות זו כוללת תקשורת ברורה בין המחלקות השונות לגבי צורכי המטופלים. לדוגמה, עובד כוח עזר או סניטר, הנקראים להעברת מאושפז בריאטרי לבדיקה במחלקה אחרת, חייבים לקבל מידע מראש על הציוד הנדרש להעברה.
מרכיב נוסף של מדיניות מקיפה הוא הכנת פרוטוקולים מראש, כדי להיות מוכנים לקבלת מטופל בריאטרי, לדוגמה, מיפוי דרכי גישה למחלקות המרווחות די צורכן לאלונקה רחבה.
הכשרת הצוות המטפל תספק כלים לשמירה על בטיחותם של המטפלים והמטופלים כאחד. יש לוודא כי כל חברי הצוות בקיאים בשימוש בציוד המתאים ובפרוטוקולים לחולים בריאטריים, ולערוך רענונים תקופתיים, בפרט במוסדות שבהם יש מעט חולים בריאטריים ולכן נעשה שימוש מועט בנהלים בריאטריים.
לסיכום, צוותים רפואיים בישראל וברחבי העולם מתמודדים עם סוגיית הטיפול הבריאטרי, המציבה סיכונים משמעותיים לבריאותם ולבטיחותם. כדי לשמור על בטיחותם של מטפלים, יש להיעזר בציוד ובנהלים המיועדים למטופלים בעלי השמנת יתר והשמנת יתר חולנית.
מקורות:
►American Nurses Association. 2011. Health and Safety Survey. http://www.nursingworld.org/MainMenuCategories/WorkplaceSafety/Healthy-Work-Environment/Work-Environment/2011-HealthSafetySurvey.html
►Bureau of Labor Statistics, DOL. 2016. Nonfatal Occupational Injuries and Illnesses Requiring Days Away From Work, 2015. USDL-16-2130
►Choi SD, Brings K. 2016. Work-related musculoskeletal risks associated with nurses and nursing assistants handling overweight and obese patients: a literature review. Work 53. pp. 439-448
►Hignett S., Chipchase S, Tetley A, Griffiths P. 2007. Risk assessment and process planning for bariatric patient handling pathways. HSE RR573 available at http://www.hse.gov.uk/research/rrpdf/rr573.pdf
►McGinley LD, Bunke J. 2008. Best Practices for Safe Handling of the Morbidly Obese Patient. Bariatric Nursing and Surgical Patient Care, 3:4. pp255-259
►Muir, M., Archer-Heese, G., (January 31, 2009) "Essentials of a Bariatric Patient Handling Program" OJIN: The Online Journal of Issues in Nursing Vol. 14:1,ms.5. available at
www.nursingworld.org/MainMenuCategories/ANAMarketplace/ANAPeriodicals/OJIN/TableofContents/Vol142009/No1Jan09/Bariatric-Patient-Handling-Program-.aspx
►Waters T. 2007 When is it safe to manually lift a patient? AJN Vol. 107, No. 8, p. 53-58