מאת:יפעת זר, מידענית, מהנדסת כימיה, מרכז מידע, מדור ידע וחדשנות המוסד לבטיחות ולגיהות
תאריך:28/07/2022
היסטופלסמוזיס היא מחלה זיהומית, הנגרמת על ידי שאיפת נבגי הפטרייה מסוג Histoplasma capsulatum ומסוג Histoplasma duboisii, לנאדיות הריאה. הפטרייה מצויה לרוב באזורי קינון של עופות ועטלפים, וצומחת במצע המזוהם בלשלשת שלהם. עובדים המצויים בסיכון חשיפה גבוה למחלה הם אלו הבאים במגע עם הלשלשת או עם קרקע המזוהמת בה, כגון עובדי ניקיון של מבנים או משטחים המזוהמים בלשלשת, עובדי גינון ונוי, חקלאים ויערנים, עובדי כרייה, חציבה וחפירה, עובדי בנייה ושיפוץ מבנים, עובדים על גשרים וגגות של מבנים, עובדים בקידוחי הפקת נפט וגז מהקרקע, עובדי מערות ועובדי מעבדה מיקרוביולוגית. גם עובדים שאין להם מגע ישיר עם מצע מזוהם בפטרייה ושוהים באתר עבודה שבו צמחו נבגי הפטרייה יכולים להיחשף אליהם באוויר שבחלל מקום העבודה.
רוב האנשים השואפים את נבגי הפטרייה אינם נעשים חולים. אך אלו שנפגעים, לרוב, מפתחים את תסמיני המחלה תוך 17-3 ימים מהחשיפה. המחלה משפיעה בעיקר על הריאות והתסמינים הראשונים שלה הם חום, חולשה ושיעול. חומרת המחלה משתנה ותלויה בכמות ובמשך החשיפה לנבגי הפטרייה. היא יכולה להתפשט מהריאות לאזורים נוספים בגוף וליהפך לקטלנית, בעיקר בקרב אנשים בעלי מערכת חיסונית חלשה.
הפטרייה נפוצה במרכז ובדרום אמריקה (אמריקה הלטינית) ובמזרח ארה"ב, במיוחד באזור אוהיו ועמק המיסיסיפי. עד לאחרונה, הניחו כי אזורים אלו הם אנדמיים לפטרייה (שרק בהם גדלה הפטרייה), ושהחולים מהאזורים האחרים בעולם "הביאו" אותה משם, אך ב-16 השנים האחרונות התגלו חולים שנחשפו לפטרייה גם באירופה ובישראל. סביר שלא מעט מקרי הדבקה התרחשו באזורים ה"לא אנדמיים" ומעולם לא אובחנו כהיסטופלסמוזיס, ובמידה שאובחנו, הייתה הנחה שמקור ההדבקה איננו מקום מגוריהם או עבודתם של החולים.
לפני ארבע שנים, התפרסם לראשונה מקרה מאובחן של היסטופלסמוזיס, שבו באופן ודאי ההדבקה התרחשה בישראל. מדובר באישה בת 53, תושבת הגליל, שהייתה בריאה לפני המחלה ומעולם לא שהתה בחו"ל. החוקרים משערים שהאישה נדבקה כתוצאה ממגע עם לשלשת עטלפים באזור מגוריה שליד מערת יודפת, שבה זוהו עטלפים כבר בשנת 1977. ייתכן שהיא נחשפה לנבגי הפטרייה בעת שנחפרו באזור מגוריה כמה מערות לצורך בניית שכונה חדשה.
בישראל יש תת-דיווח של תחלואה תעסוקתית, וייתכן כי מחלות זיהומיות או מחלות של דרכי הנשימה אינן מאובחנות כהיסטופלסמוזיס. על פי נתוני המרכז הלאומי לבקרת מחלות (מלב"ם) במשרד הבריאות, בשנת 2017 עמד שיעור המאובחנים במחלות של דרכי הנשימה בישראל על 8.4%. מחלות זיהומיות – 0.2%; תסמינים, סימנים וממצאים מעבדתיים שאינם מפורטים במקום אחר – 9.4% מכלל המחלות התעסוקתיות המדווחות במשרד הבריאות. כלומר, על פי המידע האפידמיולוגי הקיים, לא ניתן לדעת מהו שיעור ההיסטופלסמוזיס התעסוקתי בארץ.
היררכיית הצעדים המקובלת לבקרה ולמניעה של היסטופלסמוזיס מוצגת בפירמידה ההפוכה שלהלן:
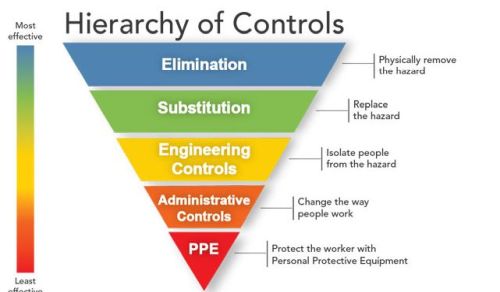
מקור: HIERARCHY OF CONTROLS, NIOSH
הדרך הטובה ביותר למניעת היסטופלסמוזיס היא Elimination - מניעת היווצרות או הצטברות של לשלשת העופות והעטלפים, על ידי הרחקת ציפורים מקננות, למשל, באמצעות שימוש בכימיקלים לא רעילים, קולות מרתיעים, התקנת דוקרנים ועצמים מרתיעים, כמו דחלילים, חסימת פתחים במבנים, והרחקת עטלפים מאזורי הקינון שלהם, למשל, על ידי הצבת פנסים מאירים.
כאשר מתבצעת עבודה באתר, הידוע או החשוד כנגוע בפטרייה, יש להעריך את הסיכונים על פי היקף הזיהום, מיקומו, קרבת העובדים לזיהום, תנאי מזג האוויר וכו', ולהחליט על דרך הפעולה המתאימה, אשר יכולה להיות גם השארת הזיהום במקומו. סילוק כל חומר העשוי להיות נגוע בפטרייה צריך להתבצע בהתאם לנוהלי בטיחות ייעודיים, ולעתים מומלץ להזמין חברות מקצועיות המתמחות בעבודת ניקוי מסוג זה.
בעת העבודה באתרים מזוהמים או החשודים ככאלו, אפשר להפחית את סיכוני החשיפה לפטרייה על ידי Engineering Controls – שימוש באמצעים הנדסיים-טכניים, למשל, ריסוס מים על משטחי העבודה, שימוש בשואב אבק תעשייתי עוצמתי וכיסוי ציוד ומכונות עבודה, ושטיפתם, יכול להפחית את פיזור האבק והאירוסולים באוויר. כמו כן, ניתן להגן על מפעילי הצמ"ה מחשיפה, למשל, מפעילי דחפורים (בולדוזרים) יכולים לעבוד בתוך תאים סגורים, המצוידים במערכת מיזוג אוויר, הכוללת מערכת לסינון אוויר יעילה, כדוגמת HEPA.
קימת חשיבות רבה ליישום שיטות ותוכניות לניהול בטיחות - Administration Controls - להפחתת חשיפת העובדים לנבגי הפטרייה, למשל, ניתן להציב שלטי אזהרה באתרי העבודה לאזהרת העובדים, ליישם הנחיות בטיחות בעבודה, הכוללות איסור ביצוע פעולות מעלות אבק בעת שנושבות רוחות חזקות, העלולות להסיע את הזיהום אל עבר העובדים, הדרכת עובדים להפחתת החשיפה לגורמי הסיכון למחלה, להכרת תסמיניה ואמצעי מניעתה, שיטות לניטור ולבחינת יעילות אמצעי המניעה שננקטים, ביצוע בדיקות רפואיות תקופתיות לאבחון ולמעקב אחר בריאות העובדים, הנחיות לסילוק פסולת מזוהמת בפטרייה, המבוססות על תקנות וחוקים מחייבים.
נוסף על כך, על המעסיקים לספק לעובדיהם אמצעי מיגון אישי (PPE) ולוודא שהם משתמשים בהם כראוי. האמצעי המתאים להגנת הנשימה ימנע שאיפת נבגי הפטרייה, כלומר, יסנן לפחות את החלקיקים בעלי קוטר של 1-5 מיקרון – הקוטר האופייני של הנבגים. למניעת זיהום העור והעברת נבגי הפטרייה ממקום למקום, מקובל להשתמש בכיסוי חד-פעמי לגוף, לראש, לכפות הידיים ולנעליים, אשר בסביבת משטחים רטובים צריך להיות גם מונע החלקה, ועם סיום העבודה לאסוף אותו לצורך סילוקו כפסולת מזוהמת. יש להרכיב משקפי מגן להגנת העיניים.
מומלץ כי מעבדה מיקרוביאלית, שבה עוסקים בדגימות של נבגי הפטרייה, תהיה ברמת בטיחות BSL-3, ועובדי המעבדה יפעלו תחת מנדף ביולוגי, מצוידים באמצעי מיגון אישי מתאימים ויקפידו על יישום נהלי הבטיחות בעבודה. תוכנית לניהול הבטיחות תכלול, בין היתר, הדרכת עובדים ומעקב רפואי אחר בריאות העובדים.
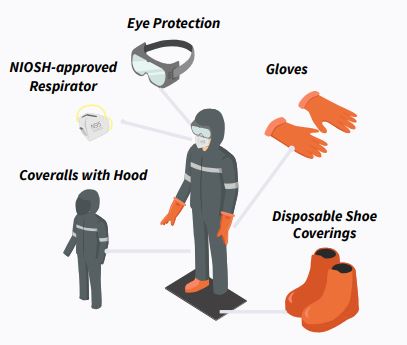
מקור : Histoplasmosis, CDC
מקורות
♦ הרישום למחלות תעסוקתיות בישראל, עדכון נתוני 2017 , המרכז הלאומי לבקרת מחלות (מלב "ם) משרד הבריאות, 2019.